L’analisi del liquido seminale o spermiogramma, rappresenta il punto di partenza nella valutazione della fertilità maschile. Lo spermiogramma valuta, infatti, la qualità del liquido seminale analizzandolo sia da un punto di vista macroscopico che microscopico.
Per prima cosa, per lo spermiogramma la raccolta del campione deve avvenire per masturbazione, preferibilmente in una stanza riservata adiacente al laboratorio. Se raccolto a casa, il campione andrebbe consegnato entro 30 minuti dall’eiaculazione e conservato durante il tragitto ad una temperatura costante tra i 20° e i 37°C in modo da evitare escursioni termiche che potrebbero danneggiare o comunque alterare il campione.
Il materiale va raccolto in un recipiente sterile di plastica o di vetro. È necessario, inoltre non perdere parte dell’eiaculato, che per le sue caratteristiche intrinseche risulta suddivisibile in più frazioni, ognuna caratterizzata dalla presenza di differenti quantità di secrezioni prostatiche o vescicolari. Inoltre, poiché nella prima frazione dell’eiaculato è presente una maggior concentrazione di spermatozoi è bene segnalarne l’eventuale perdita.
Nell’analisi del campione vengono inizialmente presi in esame i parametri macroscopici (aspetto, viscosità, fluidificazione, volume e pH), e, in un secondo momento, vengono valutati i parametri microscopici (concentrazione, morfologia, motilità degli spermatozoi e valutazione della componente cellulare non gametica).
L’analisi del volume fornisce importanti informazioni sull’attività funzionale delle ghiandole accessorie (prostata e vescicole seminali) e sulla pervietà delle vie genitali. Il valore di riferimento è di 1.5 ml, le alterazioni rispetto a questo valore possono andare dalla completa assenza di liquido seminale, condizione definita ASPERMIA, o dall’aumento o dalla riduzione della sua quantità (IPOPSIA). L’aspetto del liquido seminale è stabilito tramite una scala che va da trasparente a lattescente, il valore di normalità corrisponde alla colorazione grigio-opalescente.
Anche la valutazione di viscosità, liquefazione/fluidificazione e del pH viene eseguita attentamente, dal momento che un’alterazione di questi parametri può rispettivamente essere associata ad uno stato di flogosi, ad una possibile agenesia delle vescichette seminali o dei dotti eiaculatori o indicare alterazioni a livello prostatico o vescicolare.
La seconda parte dell’analisi prevede la valutazione dei parametri microscopici.
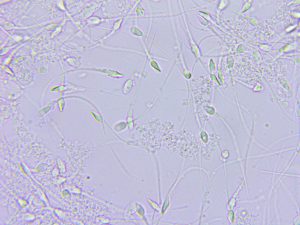
Vista degli spermatozoi al microscopio
Come prima cosa per lo spermiogramma viene valutata la concentrazione degli spermatozoi presenti nell’eiaculato, espressa in milioni di spermatozoi per ml e/o in milioni di spermatozoi per eiaculato.
Valori superiori a 15 milioni/ml e 39 milioni/ml eiaculato stabiliscono la NORMOZOOSPERMIA.
Concentrazioni inferiori definiscono l’OLIGOZOOSPERMIA.
In caso di assenza di spermatozoi il campione viene centrifugato per poter distinguere tra AZOOSPERMIA, ovvero totale assenza di spermatozoi, e CRIPTOZOOSPERMIA (presenza di spermatozoi dopo centrifugazione).
La motilità spermatica viene definita come PROGRESSIVA, per gli spermatozoi che si muovono rapidamente e con progressione nello spazio; NON PROGRESSIVA, per gli spermatozoi che si muovono ma senza progressione nello spazio; ASSENTE per gli spermatozoi del tutto immotili.
Una motilità normale è definita da una percentuale di spermatozoi con motilità progressiva superiore al 32% e/o da una percentuale di spermatozoi motili totali (progressivi e non) superiore al 40%; per valori inferiori, invece, si parla di ASTENOOZOSPERMIA.
La valutazione della morfologia, si basa sulla distinzione di forme tipiche, che devono essere superiori al 4%, e forme atipiche. Le atipie possono interessare la testa, il collo o la coda dello spermatozoo; nel caso in cui la loro percentuale superi il 96% si parla di TERATOZOOSPERMIA. Viene, infine, valutata anche la presenza di eventuali forme di spermioagglutinazione.
Si passa quindi alla valutazione della componente cellulare non nemaspermica, costituita da leucociti, cellule epiteliali, emazie o corpuscoli prostatici.
È importante ricordare che non sempre alterazioni dei parametri seminali riflettono condizioni patologiche, ma possono esprimere una variabilità intraindividuale del tutto fisiologica, o errori nella modalità di raccolta o di trasporto del campione.
________________________________________________________________________________________________________________
SCOPRI
Il nostro staff: CLICCA QUI
Le nostre storie: CLICCA QUI
Le tecniche di PMA: CLICCA QUI
Leggi anche
Esiste una dieta specifica per aumentare le possibilità di gravidanza?: CLICCA QUI
Fertilità: un pratico vademecum di 10 Consigli per tenerla sotto controllo: CLICCA QUI
Diagnosi di infertilità: gli esami da fare: CLICCA QUI
Ringiovanimento Ovarico: aspettative e realtà: CLICCA QUI