Il divieto di fecondazione eterologa è incostituzionale. L’ovodonazione è oggi possibile in Italia. L’ha stabilito la Corte Costituzionale che ha dichiarato l’illegittimità della legge 40. Entrata in vigore più di 10 anni fa, vietava il ricorso a un donatore esterno alla coppia di ovociti o liquido seminale nei casi d’infertilità.
Che cos’è l’ovodonazione?
In diverse condizioni la fertilità di una donna è ormai drasticamente compromessa o esaurita, con bassissima o nulla possibilità di ottenere una gravidanza con i propri ovociti.
In questi casi è possibile ricorrere alla fecondazione in vitro con donazione di ovociti (ovodonazione). Questa è una tecnica di PMA che prevede l’utilizzo di ovociti donati in modo volontario e disinteressato da una donna, esterna alla coppia chiamata “donatrice”, a un’altra donna, chiamata “ricevente”, che non può utilizzare i propri ovociti.
La donazione degli ovociti è assolutamente anonima. Per nessun motivo può essere rivelata l’identità della donatrice alla ricevente né viceversa.
Chi accede al programma di ovodonazione?
Al programma di ovodonazione accedono donne:
- Di età avanzata:ogni donna riceve durante la vita fetale un numero ben definito di follicoli ovarici che costituiscono la riserva ovarica. Durante l’età riproduttiva e fino alla menopausa il numero dei follicoli tende progressivamente a diminuire. Il declino della fertilità correlato all’età femminile, più evidente dopo i 38 anni, è molto variabile da donna a donna. Esso rappresenta uno dei punti critici in grado di limitare la possibilità di una donna di concepire spontaneamente o mediante tecniche di PMA che prevedono l’impiego dei propri ovociti.
- Con deficit precoce dell’attività ovarica: nel 10% della popolazione femminile si verifica un fenomeno di precoce invecchiamento ovarico (“early ovarian aging”) prima dei 40 anni. Il prematuro esaurimento dei follicoli ovarici è riconducibile a molteplici e variegate condizioni correlate a deficit quantitativo e/o qualitativo dei follicoli.
- Con deficit primitivo del tessuto ovarico: la mancata comparsa della prima mestruazione nella pubertà può essere dovuta al mancato sviluppo delle ovaie durante la vita fetale secondaria. A disgenesia gonadica su base cromosomica (Sindrome di Turner) a disgenesia gonadica pura (Sindrome di Swyer) o a un’alterata attività ovarica (Sindrome di Savage o dell’ovaio resistente).
- Affette da patologie oncologiche:una drastica riduzione della riserva ovarica può essere causata da patologie tumorali. Il danno ovarico è strettamente dipendente da tipo e stadio della neoplasia, età, eventuali altre patologie associate (cardiache, renali, epatiche) e, non secondariamente, terapia antitumorale attuata.
- Affette da patologie ginecologiche: l’endometriosi con localizzazione pelvica e le formazioni cistiche ovariche di varia natura, soprattutto se voluminose o recidivanti, rappresentano delle condizioni per cui la donna può essere costretta a sottoporsi a interventi demolitivi a carico dell’ovaio con conseguente drastica e irreversibile perdita totale del tessuto ovarico e, quindi, della riserva ovarica.
- Con storia di ripetuti fallimenti delle tecniche di PMA: per assente risposta alla terapia d’induzione dell’attività ovarica, mancata fertilizzazione degli ovociti per scarsa qualità degli stessi, o ripetuto mancato impianto degli embrioni.
- Portatrici di anomalie cromosomiche o genetiche: tali da non essere compatibili con la vita o responsabili di ripetuti aborti spontanei, con elevato rischio di trasmissione alla prole.
Quali sono le tappe del programma?
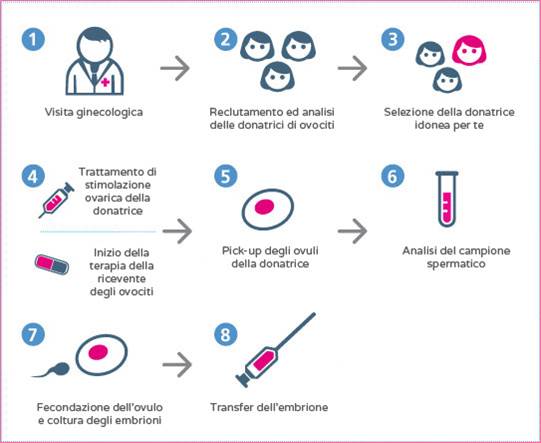
Nel momento in cui una coppia accede al programma di ovodonazione le tappe da seguire sono:
- Selezione della donatrice:le donatrici sono sottoposte a uno screening completo che prevede: visita medica e ginecologica, esami infettivologici, esami ematochimici, cariotipo e altre indagini genetiche per escludere che sia portatrice delle malattie ereditarie più frequenti nella popolazione generale. Le donatrici solo esclusivamente donne di giovane età(inferiore a 35 anni) e di comprovata fertilità. La fertilità è valutata mediante il riscontro di proprie eventuali gravidanze già portate a termine e mediante il profilo ormonale (FSH, LH, 17-β-estradiolo in 2 °o 3°giorno del ciclo mestruale e ormone antimülleriano, indice della riserva ovarica residua).
- Stimolazione ovarica della donatrice e contemporanea preparazione endometriale della ricevente: In modo sincronizzato sono preparate sia la donatrice sia la ricevente. La donatrice con una terapia di stimolazione al termine della quale sarà possibile effettuare il prelievo degli ovociti e la ricevente con una terapia ormonale volta a ottimizzare le caratteristiche dell’endometrio, la mucosa che riveste l’interno della cavità uterina. È creato a livello dell’endometrio l’ambiente ottimale per favorire l’impianto dell’embrione.
- Recupero degli ovociti e loro inseminazione: la stimolazione ormonale termina con la somministrazione della gonadotropina corionica. Da 35 a 37 ore dopo la sua assunzione si procede al prelievo degli ovociti (pick-up ovocitario). Dal liquido follicolare sono isolati gli ovociti che sono inseminati con il liquido seminale del partner maschile della ricevente, prodotto direttamente in clinica in un ambiente dedicato. L’inseminazione degli ovociti può avvenire con tecnica FIVET (più spermatozoi sono messi a contatto con l’ovocita) o ICSI (un singolo spermatozoo è iniettato nel citoplasma dell’ovocita).
- Transfer embrionale: dopo 3 o 5 giorni di coltura degli embrioni si procede al loro trasferimento nell’utero della donna ricevente. Si tratta di una procedura semplice e indolore, della durata di pochi minuti. Il numero di embrionida trasferire è stabilito per ogni singolo caso tenendo in considerazione la qualità degli embrioni e, non da ultimo, la scelta della coppia per quanto riguarda l’insorgenza di una gravidanza gemellare. Lo scopo è trasferire il minor numero possibile di embrioni, senza ridurre però le possibilità di successo della tecnica.
- Vitrificazione degli eventuali embrioni in sovrannumero: a seguito di un ciclo di PMA è possibile che si generino più embrioni, tali da non poter essere trasferiti nell’utero della ricevente. In tale condizione gli embrioni soprannumerari vengono crioconservati.
Quali sono i risultati?
La PMA con donazione di ovociti offre le più alte probabilità di successo per trasferimento embrionale. Tale risultato è correlato a embrioni con un alto potenziale d’impianto. Questo perché sono generati da ovociti di donne giovani e fertili, e alla possibilità di preparare l’endometrio nel modo ottimale per ricevere gli embrioni.
La gravidanza ottenuta con tecniche di PMA con ricorso alla donazione di ovociti ha lo stesso decorso di una gravidanza insorta spontaneamente o con fecondazione in vitro omologa. Pertanto deve essere seguita con analoghe modalità.
Nel nostro centro a oggi si riscontra una percentuale di successo del 50,4 % per quanto riguarda cicli di eterologa con donazione di ovociti.
____________________________________________________________________________________________________________
Leggi anche:
Esiste una dieta specifica per aumentare le possibilità di gravidanza?: CLICCA QUI
Fertilità: un pratico vademecum di 10 Consigli per tenerla sotto controllo: CLICCA QUI
Diagnosi di infertilità: gli esami da fare: CLICCA QUI